患者:男,63岁。
主诉:发现颅内占位一月余。
现病史:患者一月余前行头颅CT示右侧桥小脑角区占位性病变,无听力障碍,无口角歪斜等症状。入院来,患者神清,精神、食欲睡眠尚可,大小便正常。
既往史:平素体健。
病案讨论
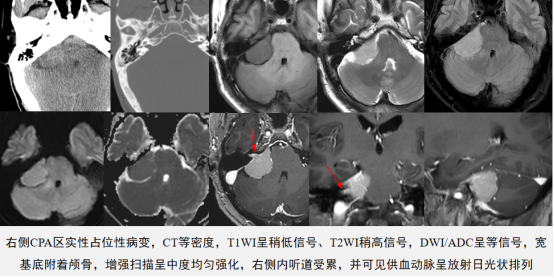
颅脑CT平扫示:右侧桥小脑角区可见一大小约3.8×2.5cm团块状软组织密度影,边界清,密度均匀,邻近颅骨骨质未见明显异常改变,右侧内听道未见明显扩大。
颅脑MR平扫及增强示:右侧桥小脑角区可见一团块状稍长T1、稍长T2信号,大小约3.8×2.4cm,DWI呈等信号,肿块宽基底附着岩骨,累及内听道,增强扫描呈中度均匀强化,并可见脑膜尾征。
影像学诊断:右侧桥小脑角区占位性病变,考虑为脑膜瘤可能性大。
手术经过:剪开硬脑膜释放脑脊液,逐渐解剖桥小脑角区蛛网膜,依次显露后组颅神经、面听神经,见肿瘤组织,基底位于小脑幕及斜坡上,肿瘤将三叉神经推向腹侧,岩静脉分支血管从肿瘤上方穿行,脑干侧的肿瘤组织质地较硬。电生理监测下仔细分离肿瘤,先离断肿瘤基底,再将肿瘤完整切除。
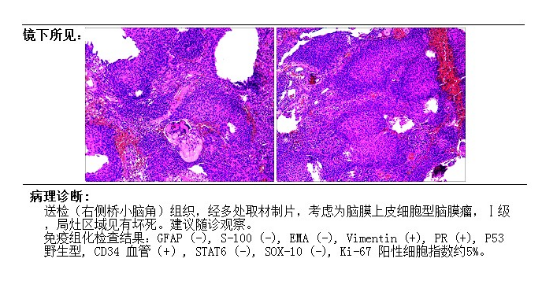
病理诊断:送检(右侧桥小脑角)组织,经多处取材制片,考虑为脑膜上皮细胞型脑膜瘤,WHOI级。
桥小脑角区脑膜瘤与听神经鞘瘤是桥小脑角区(CPA区)最常见的肿瘤,典型者二者较易鉴别。脑膜瘤向内累及内耳道并不少见,笔者收集荆门市中心医院在2021年6月至2024年6月期间的CPA区脑膜瘤和听神经鞘瘤各30例,其中累及内耳道的脑膜瘤7例,占据较大的比例,笔者将此类脑膜瘤称为内听道伸入型脑膜瘤。本篇重点探讨CPA区内听道伸入型脑膜瘤与神经鞘瘤的影像学鉴别诊断。
脑膜瘤是一种生长缓慢的肿瘤,是颅内最常见的肿瘤之一,占颅内肿瘤的10%~15%,其中绝大多数为良性。脑膜瘤起源于脑表面蛛网膜颗粒的内皮细胞和成纤维细胞,多见于中年女性,男性与女性之比约为1:2,幕上占85%,幕下15%,其中CPA区约占7%。
脑膜瘤的组织病理学类型繁多,包括脑膜上皮型、纤维型、血管瘤型、过渡型、乳头型、透明细胞型、化生型、砂砾体型、脊索瘤样型、分泌型、微囊型、非典型脑膜瘤、间变型脑膜瘤等15种亚型。在笔者收集的病例中,CPA区大部分亚型为上皮型脑膜瘤(13/30)、纤维型脑膜瘤(7/30)。
CPA区脑膜瘤主要和听神经鞘瘤鉴别,不仅因为CPA肿瘤中约80%为听神经鞘瘤,还因为CPA区脑膜瘤与听神经鞘瘤在临床表现和影像学表现上相似。听神经鞘瘤发病年龄在20~60岁,临床上以男性多见,肿瘤通常起源于听神经前庭支的神经鞘膜的施万氏细胞,大多数肿瘤发生于听神经的内听道段,由于受到周围骨管的限制,早期对神经发生压迫,从而较早出现以听神经损害症状就诊;而CPA区脑膜瘤多以小脑、脑干局部受压症状就诊。据文献报道,内听道伸入型脑膜瘤的患者中,表现面瘫、面肌痉挛等面神经功能障碍的比例远大于听神经鞘瘤患者中出现面神经功能障碍的比例,并可逐渐出现听力下降、失聪等症状,有时临床上不易鉴别。
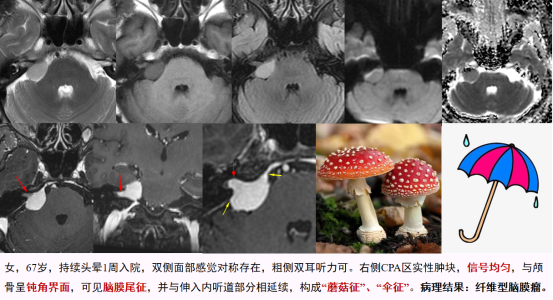
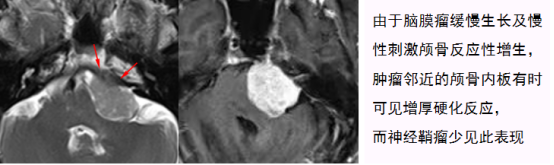
内听道伸入型脑膜瘤的典型影像学征象:肿瘤以宽基底附着于颞骨岩部,与颅骨呈钝角交界面,呈“D字征”(即趴着生长),可见脑膜尾征,并与伸入内听道的部分相连续,内听道部分犹如磨茹、雨伞的柄,二者相连即构成蘑菇或雨伞外观,笔者称之为“蘑菇征”或“伞征”,该征象以MR增强序列显示最为直观形象。其病理基础为CPA区硬脑膜可延续至内听道内,给予肿瘤生长空间,因此肿瘤可直接侵犯伸入内听道内;也有报道认为是内听道脑膜的反应性改变,目前认为与肿瘤的直接侵犯以及脑膜反应的双重机制有关。由于脑膜瘤缓慢生长及长期刺激颅骨反应性增生,肿瘤邻近颅骨内板有时可见增厚硬化表现(10/30)。
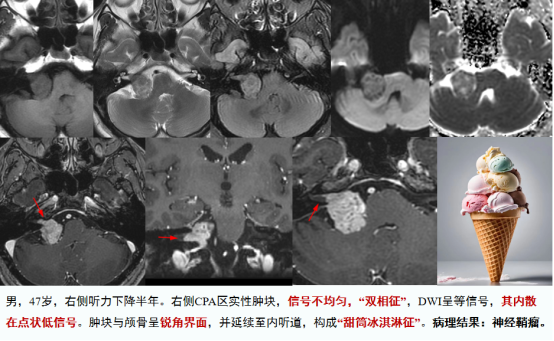
听神经鞘瘤的典型影像学表现:肿瘤窄基底或锐角与颞骨岩部相接触,与内听道内肿块相连,犹如甜筒冰淇淋样外观,因此称之为“甜筒冰淇淋征”。其病理基础为肿瘤起源于听神经鞘膜,在内听道内生长时由于受到周围骨管结构的限制,尚沿着阻力小的桥小脑角池生长,进入桥小脑角池,故与颞骨岩部呈锐角相接触,致使肿瘤的内听道部分细小,CPA区部分粗大,呈现甜筒冰淇淋样外观。听神经鞘瘤通常不易累及颞骨岩部硬脑膜,因此出现“脑膜尾征”概率极低。笔者收集听神经鞘瘤病例中仅1例出现可疑“脑膜尾征”。CPA区脑膜瘤的内听道伸入概率远大于神经鞘瘤的“脑膜尾征”。
二者的第二个影像学鉴别点为肿瘤的密度、信号特征。发生于CPA区脑膜瘤常见亚型为上皮型或纤维型脑膜瘤(笔者收集病例中二者占据比例分别为13/30、7/30),少部分亚型为透明细胞型、血管瘤型脑膜瘤等。脑膜瘤由于受到生长空间限制,肿瘤体积一般较小,且密度、信号通常均匀,上皮型脑膜瘤以“纯”为特征,通常表现为均匀的等密度和稍长T1、T2信号;而纤维型脑膜瘤常表现为较为均匀的等密度和等T1、等或稍短T2信号。听神经鞘瘤出现坏死、囊变及出血的概率较大,因此其密度、信号较混杂;同时肿瘤实质部分常可见“双相征”表现,即Antoni A区(细胞致密区)和Antoni B区(细胞疏松区),A区在T2WI图像上表现为较低信号,增强后表现为明显强化;B区在T2WI图像上表现为偏高信号,增强则表现为相对弱强化,“双相征”具有一定特异性。因此,根据肿瘤的“纯”及“双相征”表现可为二者鉴别提供佐证。
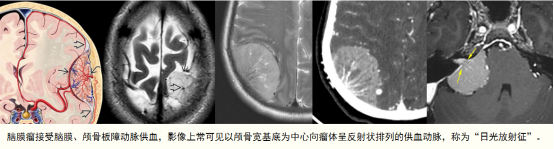
神经鞘瘤为富血供肿瘤,微血管丰富,有时可见少许细小杂乱的流空血管,增强扫描呈明显不均匀强化。当瘤内血管增生速度不及肿瘤生长速度时,肿瘤容易出现坏死、囊变。神经鞘瘤常可见瘤内血管玻璃样变等退行性变,导致肿瘤易出血、钙化,因此在磁敏感序列(SWI)易见瘤内点片状低信号微出血灶,或出现肉眼可见出血或出血液平面。良性脑膜瘤由于生长相对缓慢,血供通常不及神经鞘瘤,常表现为中度或明显均匀强化。良性脑膜瘤出现血管退行性变概率相对小,在磁敏感序列图像上少见微出血表现。由于脑膜瘤接受脑膜、颅骨板障动脉供血,影像上常可见以颅骨宽基底为中心向瘤体呈反射状排列的供血动脉,称之为“日光放射征”,其诊断特异性高。由于样本量有限及受到技术限制,笔者收集的病例中仅两例(神经鞘瘤、脑膜瘤各1例)行SWI检查,在一定程度上影响着二者的比较判断,肿瘤退变出血的理念还需更多实验数据证实。
通过SWI图像观测CPA脑膜瘤和神经鞘瘤
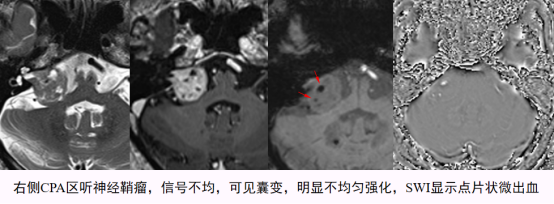
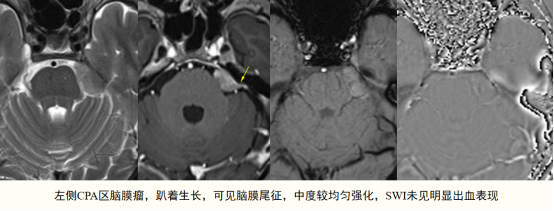
通过DWI图像观测CPA神经鞘瘤和脑膜瘤

脑膜瘤“日光放射征”
脑膜瘤邻近的颅骨增厚硬化反应
划重点啦!内听道伸入型脑膜瘤与听神经鞘瘤的影像学鉴别要点总结如下:
1. 肿瘤基底:脑膜瘤以宽基底附着岩骨,而神经鞘瘤以窄基底连接岩骨;
2. 肿瘤形态:内听道伸入型脑膜瘤—“蘑菇征”、“伞征”,听神经鞘瘤—“甜筒冰淇淋征”;
3. 脑膜尾征:脑膜瘤几乎可见“脑膜尾征”,听神经鞘瘤罕见。CPA区脑膜瘤的内听道伸入概率远大于神经鞘瘤的“脑膜尾征”。
4. 密度、信号特征:CPA区脑膜瘤通常为均匀密度/信号,听神经鞘瘤常表现为混杂密度/信号。神经鞘瘤易坏死、囊变,“双相征”具有一定特征性;
5. 血供与强化:神经鞘瘤血供丰富,表现为明显不均匀强化;CPA区脑膜瘤通常均匀强化,“日光放射征”具备特征性;
6. 血管退变:神经鞘瘤常见血管退行性变,表现为微出血、钙化(SWI点片状低信号),或出现肉眼可见出血或出血液平面;CPA区脑膜瘤少见退变;
7. 邻近颅骨增生硬化:脑膜瘤常见,神经鞘瘤少见。
您学会了吗?
临床工作中,内听道伸入型脑膜瘤并不少见,许多影像科医师困惑在与听神经鞘瘤的鉴别诊断。影像医学属于循证医学,我们需要在影像细节中探索前进,关于内听道伸入型脑膜瘤与听神经鞘瘤的影像学鉴别,欢迎老师们继续补充,共同学习交流。本篇观念以笔者亲测的实验数据为理论基础,不对之处,敬请指正!
撰写:李文文 校正:杨卢粉
(部分病例来自枣庄市中医医院 梁鸣老师,特此感谢!)
荆门市中心医院 李文文教授
兴安盟人民医院 常志强

浙江中医药大学附属第一医院 王宇军教授
品牌内容供应商入驻,共建优质课程库,图文、音视频、直播,面授,满足各类课程需求, 完美呈现优质课程内容。
想学什么课程,让我们来帮你量身定制的实现!帮内容寻找精准流量,帮流量匹配优质内容。
行业领袖亲授,业内大咖在线授课答疑,为您带来与众不同的学习体验与难得的提高机会。

排课、预约、支付、订单、发票,全流程线上管理,快速提升运营效率;数据化精准营销,满足各渠道业务管理需求。
线上跨越时空与线下对面交流优势完美结合,拓宽线上线下渠道,轻松解决招生难题,O2O打通了线上线下的客户体验环节,为您带来无限可能。
零门槛搭建在线网校,灵活部署,分分钟即可上线运营。配套H5、桌面端多平台自由选择,助您快速打造专属私有品牌的融合在线教育平台。