患者:女,55岁。
简要病史:患者突发头痛2小时,伴恶心,门诊行颅脑CT检查提示蛛网膜下腔出血,颅脑CTA提示颅内动脉瘤,收入神经外科;随后出现左眼黑影阻挡,伴左眼视力下降,请眼科会诊查体:左眼玻璃体可见少量积血,眼底检查见视盘界清色正,大血管走形可,后极部视网膜平伏,黄斑中心凹光反射未见。既往高血压病史10年。
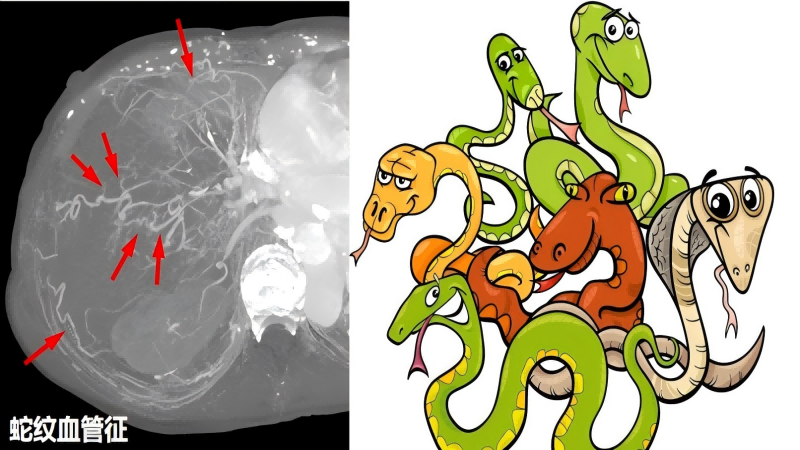
颅脑CT平扫及CTA检查:鞍上池、双侧外侧裂池及前纵裂池可见铸形高密度影;左眼球后部眼环局限性增厚。左侧大脑前动脉A2段可见一动脉瘤,瘤体长径约3mm,基底宽径约2.7mm。
影像学诊断:左侧大脑前动脉A2段动脉瘤破裂伴蛛网膜下腔出血,左眼球后部少量出血可能,建议结合临床。

临床诊断:颅内动脉瘤破裂出血,眼-脑综合征,左眼玻璃体积血,高血压病2级。
Terson 综合征又称眼脑综合征,是一种继发于蛛网膜下腔出血或其他形式颅内出血的眼内出血,需排查本身引起出血的眼病。该病于1900年由Terson首先报告。通常为单眼发病,玻璃体出血与蛛网膜下腔出血可同时或先后发生。患者多首诊于神经科,因缺乏相关经验,该病常被忽略导致漏诊。根据文献统计报道,该病的发病率在儿童大于成人。单侧眼内出血发生率约占13.6%,双侧眼内出血发生率约5.8%,玻璃体积血发生率占2.2%-5.1%。
发病机制尚不明确。有学者推断颅内蛛网膜下腔的出血经视神经鞘的蛛网膜下腔渗透巩膜筛板而进入玻璃体内,但尚无解剖证据表明视神经鞘的蛛网膜下腔与玻璃体相通。目前普遍认为颅内出血导致颅内压增高,升高的颅内压经脑脊液及视神经鞘膜传导,压迫视网膜中央静脉导致视网膜静脉压升高,引起视网膜血管破裂出血。出血量小时血液可局限于视网膜层间,出血量大时造成内界膜撕裂而进入玻璃体内。
Terson综合征患者如仅有少量的视网膜层间出血,视力下降可不明显;如出血位于黄斑区或出血进入玻璃体,则可导致视力明显下降;长时间的积血还可导致黄斑裂孔、视网膜前膜形成、视网膜脱离、增殖性玻璃体视网膜病变等并发症。另外,血液分解产物含铁血黄素可对视网膜产生毒性作用,严重影响患者的视力恢复,因此积极治疗至关重要。
影像学表现:CT通常表现为自发或外伤性蛛网膜下腔出血,同时眼球壁出现新月形、结节状高密度影。国外学者对Terson综合征患者的眼部进行病理研究发现:出血多邻近黄斑,可位于玻璃体内、后界膜下、内界膜下、视网膜内及视网膜下间隙。后界膜下出血较弥漫、边缘不规则,内界膜下出血则呈边界清晰的圆屋顶状,因此CT图像上出现较弥漫的新月形、欠规则高密度影可能提示后界膜下出血,而局限性结节状边界清楚的高密度影则可能提示内界膜下出血。
治疗与预后:玻璃体内的积血可慢慢的吸收,一般半年以上大多可吸收;对发生于后极部的玻璃体出血,可早期行玻璃体切割术。研究报道,Terson综合征患者中有玻璃体出血的其死亡率为53.6%,而无玻璃体出血的其死亡率只有19.7%。颅内出血的患者如能存活,视网膜和视网膜前膜的出血一般能吸收而不留明显后遗症,但也有部分造成永久的视力损害。
王志芳,王勇,张海深,等.Terson综合征的CT诊断[J].中华放射学杂志,2014,48(6):501-502.
刘素娟,王泳.动脉瘤性蛛网膜下腔出血合并Terson综合征二例并文献复习[J].中国脑血管病杂志,2021,18(02):122-125.

山东省临沂市人民医院 张明辉教授

山东省枣庄市中医医院 梁鸣
湖北省荆门市中心医院 李文文
品牌内容供应商入驻,共建优质课程库,图文、音视频、直播,面授,满足各类课程需求, 完美呈现优质课程内容。
想学什么课程,让我们来帮你量身定制的实现!帮内容寻找精准流量,帮流量匹配优质内容。
行业领袖亲授,业内大咖在线授课答疑,为您带来与众不同的学习体验与难得的提高机会。

排课、预约、支付、订单、发票,全流程线上管理,快速提升运营效率;数据化精准营销,满足各渠道业务管理需求。
线上跨越时空与线下对面交流优势完美结合,拓宽线上线下渠道,轻松解决招生难题,O2O打通了线上线下的客户体验环节,为您带来无限可能。
零门槛搭建在线网校,灵活部署,分分钟即可上线运营。配套H5、桌面端多平台自由选择,助您快速打造专属私有品牌的融合在线教育平台。