女性,54岁
主诉:自觉触及腹部包块1周余
现病史:患者2周自行触及腹部一包块(大小约10*8cm大小),平素时有腹痛,无白带增多及外阴瘙痒,无尿频、尿急、尿痛,无腹泻、便秘、里急后重感。期间患者未予特殊处理。今为求进一步治疗特来我院就诊,门诊查妇科彩超提示:宫腔内占位性病变?双侧卵巢未探及。
妇科检查:外阴:阴毛呈女性分布,外阴已婚经产型,大、小阴唇对称,前庭及尿道口正常,会阴陈旧性裂伤;阴道:通畅,阴道前后壁膨出,各穹窿空虚,无触痛。盆腔可触及一约10*8cm大小包块,质硬,活动度可,压痛,盆腔包块过大,无法触及子宫及双侧附件。
病案讨论
影像表现:子宫增大,内见不均匀密度肿块填充,以低密度为主,内部夹杂条状、片状高密度影,增强扫描高密度病灶强化,低密度区未见明显强化。
病理结果:子宫宫腔充满葡萄样颗粒组织,后壁侵蚀肌层约1/2。子宫腔完全性葡萄胎,滋养叶细胞不典型增生,考虑侵袭性葡萄胎,待术后常规石蜡切片进一步诊断。
(腹腔冲洗液)未查见恶性肿瘤细胞。术后病理诊断:子宫侵袭性水泡状胎块,血管侵犯(+),双侧附件(-);子宫腺肌症;子宫颈慢性炎。免疫组化结果显示:CD31(血管+),CD34(血管+),EMA(-),HCG(部分+),Ki67(+50%),PLAP(-),SMA(-)。(2019-06-06)血HCG示:64721.3mIUml,复查彩超示:子宫缺如。双侧卵巢未探及。
术后复查血HCG示:13422.4mIU/ml。
妊娠滋养细胞疾病(gestational trophoblast disease,GTD) 是指来源于胎盘滋养细胞的妇科疾病,本病严重危害育龄妇女健康。主要包括:绒毛膜癌、胎盘部位滋养细胞肿瘤、侵蚀性葡萄胎和葡萄胎。其中葡萄胎是妊娠滋养细胞疾病中最常见的一种。
葡萄胎是指妊娠后胎盘绒毛滋养细胞增生,高度水肿的间质形成大小不等的水泡,各水泡相连形成串,形如葡萄,称为水泡状胎块。
葡萄胎属于良性滋养细胞疾病,但具有一定的恶变倾向,由于治疗不当或者其他因素可导致葡萄胎转变成绒毛膜癌或侵蚀性葡萄胎。有研究表明,约有一半以上的绒毛膜癌和侵蚀性葡萄胎是由葡萄胎恶变而来的。其中部分性葡萄胎的恶变率为 5%到 10%左右,完全性葡萄胎的恶变率可高达 30%左右。侵蚀性葡萄胎是葡萄胎恶变中最常见的一种。中国和其他亚洲国家在这类疾病的高发区。中国人口众多,大量的育龄妇女,发病率高。所以,对葡萄胎的恶变情况进行早期预测评估显得尤为重要。
葡萄胎分为两类:
①完全性葡萄胎:胎盘绒毛全部受累,整个宫腔充满水泡,弥漫性滋养细胞增生,无胎儿及胚胎组织可见;
②部分性葡萄胎:部分胎盘绒毛肿胀变性,局部滋养细胞增生,胚胎及胎儿组织可见,但胎儿多死亡,有时可见较孕龄小的活胎或畸胎,极少有足月婴诞生。
病因:
1.营养因素:葡萄胎多见于食米国家,因此认为与营养有关,研究发现妊娠滋养细胞肿瘤(GTT)患者血清中的叶酸活力很低,而胚胎血管形成时期叶酸缺乏,就会影响胸腺嘧啶合成,从而导致胚胎死亡及胎盘绒毛中的血管缺乏;饮食中胡萝卜素的消耗低,发生葡萄胎的危险性增加;维生素A缺乏地区的葡萄胎发病率增加;葡萄胎组织中微量元素Zn、Se含量下降。
2.感染因素
3.内分泌失调
4.孕卵缺损
5.种族因素:种族间葡萄胎的发病率的差异被引起注意。有报道,美国黑人妇女葡萄胎的发病率仅为其他妇女的一半。在新加坡,欧亚混血人种葡萄胎的发病率比中国人、印度人、马来西亚人高2倍。
6.原癌基因的过度表达及抑癌基因变异失活
临床表现
1.停经后阴道流血
多数患者停经2~4个月后发生不规则阴道流血,开始量少,易被误诊为先兆流产。以后逐渐增多,且常反复大量流血,有时可自然排出水泡样组织,可导致休克甚至死亡。
2.腹痛
当葡萄胎增长迅速、子宫急速膨大时可引起下腹胀痛。葡萄胎将排出时,因子宫收缩而有下腹阵发性疼痛。
(1)子宫异常增大、变软 由于绒毛水肿及宫腔积血,大部分葡萄胎患者的子宫大于相应月份的正常妊娠子宫,且质地较软。1/3患者的子宫大小与停经月份相符。小于停经月份的只占少数,可能与水泡退行性变、停止发展的缘故。
(2)妊娠呕吐及妊高征征象 由于增生的滋养细胞产生大量HCG,因此呕吐往往比正常妊娠为重。又因葡萄胎患者子宫增大速度快,子宫内张力大,因此妊娠中、早期即可出现妊娠期高血压疾病,甚至发生急性心力衰竭或子痫。
(3)卵巢黄素囊肿 葡萄胎患者由于大量HCG的刺激,双侧或一侧卵巢往往呈多发性囊肿改变。一般不产生症状,偶有急性扭转致急腹痛。葡萄胎清除后黄素囊肿可自行消退。黄素囊肿可贮藏大量HCG,故葡萄胎排出后合并有巨大黄素囊肿的患者,血和尿HCG消失比一般患者慢。
(4)甲状腺功能亢进现象 少数葡萄胎患者出现轻度甲亢,血浆甲状腺素浓度上升,但出现明显的甲亢体征仅约2%,葡萄胎清除后症状迅速消失。
辅助检查
1.HCG测定
葡萄胎因滋养细胞增生,产生大量HCG,血清中HCG浓度大大高于正常妊娠时相应月份值,因此利用这种差别可作为葡萄胎的辅助诊断。由于正常妊娠时HCG分泌峰值在第60~70天,可能与葡萄胎发病时间同期,而造成诊断困难,若能连续测定HCG或B超检查同时进行,即可作出鉴别。
2.流式细胞计数(FCM)
完全性葡萄胎的染色体核型为二倍体,部分性葡萄胎为三倍体。
3.超声检查
正常妊娠在孕4~5周时,可显示妊娠囊,孕6~7周可见心管搏动,最早在孕6周时即可探测到胎心,孕12周后均可听到胎心。葡萄胎时宫腔内呈粗点状或落雪状图像,无妊娠囊可见,亦无胎儿结构及胎心搏动征,只能听到子宫血流杂音,听不到胎
影像表现:
完全性葡萄胎
MR及超声均表现子宫明显大于相应孕周,超声表现子宫浆膜层肌层回声均匀,宫腔内未见妊娠囊或胎心搏动及附属物,宫腔内充满不均匀密集状短条回声,呈“落雪花”,若水泡较大而形成大小不等的回声区,呈“蜂窝状”。约在10%~ 15%患者于宫腔内见不规则似实性稍强回声,多为出血所致
侵袭性葡萄胎
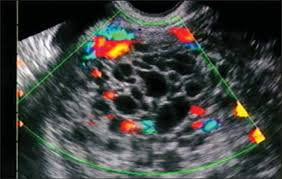
超声表现子宫增大,胚胎厚薄不均,宫腔内混合回声区或强回声光点、光斑,边界不清,形态不规则,侵入肌层者,肌层回声紊乱,彩超可见局部彩流显著增多,呈漩涡状,血管阻力较低(RI多小于0.4),部分病例可穿透肌层和远处转移至远处器官。
1. 子宫明显增大变形,腔内轮廓线消失,但外缘多光滑清晰。由于侵袭性葡萄胎的病理基础是胚胎绒毛水肿、液化、增生变成无数大小不等的水泡样物,充满宫腔,所以CT首先表现为宫体明显增大。
2.宫腔内可见多发大小不等的低密度囊泡影,其间可见厚薄不均的分隔及等密度软组织影。由于子宫腔内填满大量出血坏死和异常增生的滋养细胞,且该瘤组织具有膨胀性、侵蚀生长及自身不规则的形态,故平扫呈低、等混杂密度影。
3.子宫肌层不规则增厚,且厚薄不均,其内亦可见低密度囊泡影——子宫肌层受侵的可靠征象
4.增强扫描显示囊泡间隔及等密度软组织明显强化,CT值增加30-50HU,间隔上可现显示出向囊泡内突出的强化的小结节影,囊泡内液性低密度区无强化。
完全性MR表现为增大宫腔内见大小不等长T1长T2信号影,T1WI呈蜂窝状,内见点状 稍高出血信号,子宫壁均匀变薄。
侵袭性葡萄胎MR表现为增大宫腔内大小不等长T1长T2信号影,T1WI呈蜂窝状,子宫壁厚薄不均,子宫腔内见蜂窝状异常信号,穿破肌层在宫旁可见肿块影。
鉴别诊断:
良性葡萄胎:良性葡萄胎病变与宫壁界限清晰,局限于宫腔内而无子宫受侵,增强扫描侵袭性葡萄胎明显强化,而lia两性葡萄胎因病变内血管稍,仅轻度强化。
子宫粘膜下平滑肌瘤:子宫肌瘤有囊性变者可表现为低、等混杂密度,但肌瘤较小时,子宫无明显增大,且平滑肌瘤多边界清晰,增强效应与子宫肌层一致。
子宫内膜癌:均表现为子宫内低、等混杂密度肿块影,都有子宫明显增大及子宫肌层受侵。但侵袭性葡萄胎多见于育龄妇女,而子宫内膜癌多发生于绝经期以后的高龄妇女,增强后肿物强化弱于周围子宫肌层的强化。
类型:原创
病例ID:ZYLM000002907
校对:王宇军
阅读:1314
文章已于2023-09-01修改






