
男,69岁,因小便不顺畅行B超检查发现膀胱占位。
病案讨论:
影像表现:膀胱后下壁见结节状等密度影,向腔内外生长,边界清,大小约22mmx22mmx17mm,密度均匀,CT值约34HU,动态增强三期CT值分别约:65HU、81HU、78HU;前列腺体积增大,内见点状钙化灶。直肠高位右侧壁见高密度影。
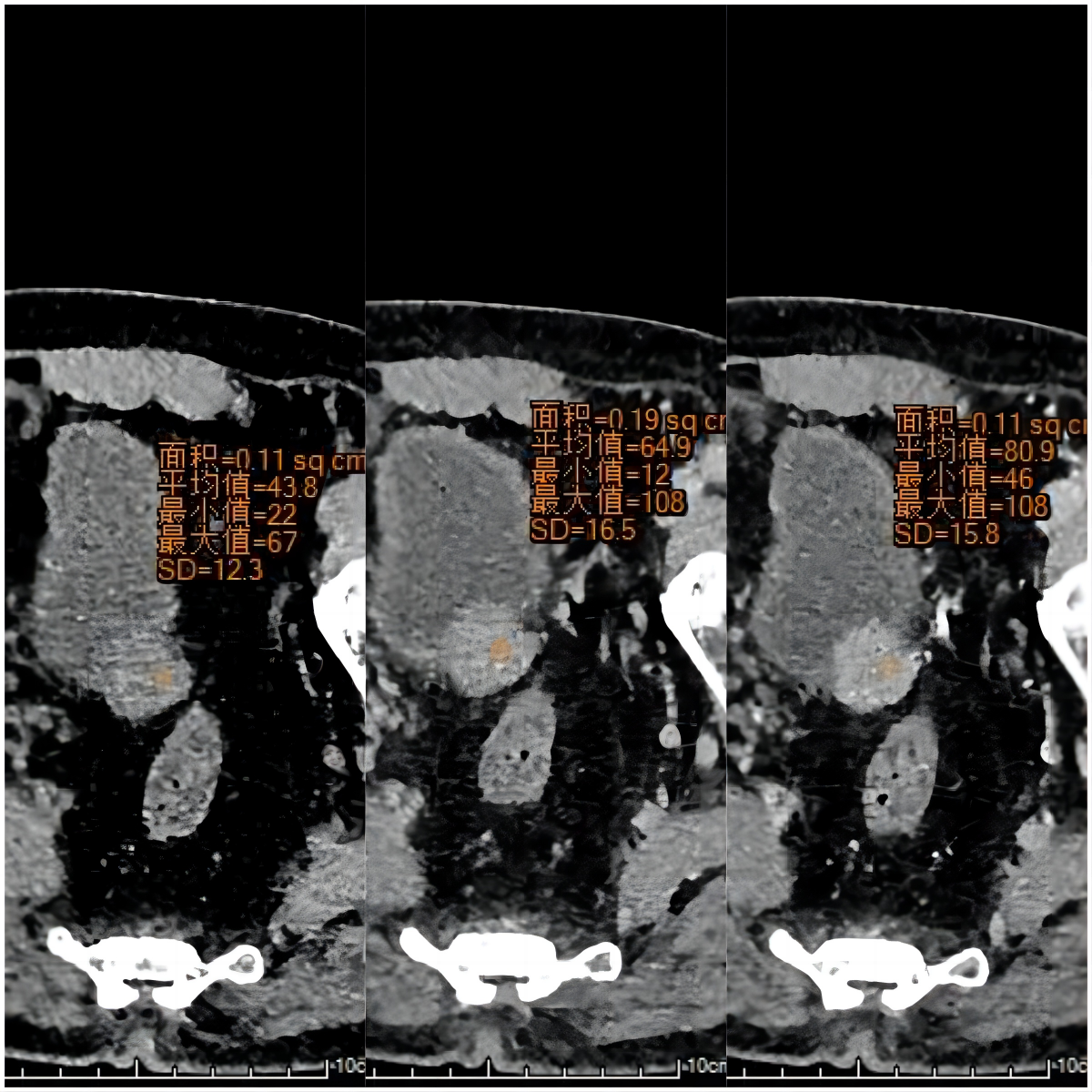
影像诊断:膀胱后下壁占位,考虑良性病变,1.神经内分泌肿瘤 2.IMT 3.SFT。
病理:术后过程中,碰触肿瘤时血压上升至200多。结合免疫组化考虑副神经节瘤,合计体积1.5*1*0.2cm,个别免疫组化表达不典型,建议上级医院会诊,并定期复查。免疫组化:CK(-),CK7(-),CK20(-),GATA-3(-),SYN(+),CGA(+),P53(-),S100(灶+),GFAP(-),KI67(阳性率5%)。
副神经节瘤5%~10%发生在肾上腺外,从颈部到盆腔的器官均有可能发生,其分布与自主神经支配区域一致,副神经节瘤来源于胚胎发育过程中的神经嵴细胞,目前报道肾上腺以外的发病部位有肠系膜、输尿管、颈动脉、十二指肠、肝、骶骨、女性外阴、膀胱等,其中膀胱副神经节瘤(bladder paraganglioma)是一种罕见肿瘤,又称膀胱嗜铬细胞瘤,发病率占膀胱肿瘤的0.06%,各年龄段均有发病,以女性发病多见。
膀胱副神经节瘤发病部位多见于膀胱各壁,以膀胱侧壁最为多见,而三角区少见,多为单个发生,多发极少见,一般为良性,恶性较少见。膀胱副神经节瘤大多数为良性,恶性也有报道,从肿瘤的形态很难鉴别良恶性,从生物学特性上讲,恶性膀胱副神经节瘤具有侵袭性,10%~20%可发生转移,肿瘤常侵犯精囊等邻近器官。病理表现为肌壁内浸润性生长,肿瘤细胞常侵犯包膜和血管,肿瘤部位出现坏死组织等,但最终诊断恶性膀胱副神经节瘤要有脏器或淋巴转移的证据才能成立,浸润邻近脏器或出现淋巴结转移是唯一的恶性标准。
临床表现包括:(1)无痛性血尿,常为间歇性全程肉眼血尿,女性患者可以出现月经持续不净。(2)非功能性膀胱副神经节瘤症状隐匿,常无临床症状,多为病理切片发现,偶可表现为血尿,但没有因分泌儿茶酚胺过多引起的头痛、心悸、排尿后血压短暂升高等症状。(3)功能性膀胱副神经节瘤因肿瘤细胞具有内分泌功可引起相应症状。
影像学表现,CT平扫中,膀胱副节瘤呈等或稍高密度,增强扫描病灶多明显强化,强化均匀或不均匀。CT可以较好地评价肿瘤大小、位置、形态、强化程度及有无转移等情况。
鉴别诊断方面,膀胱副神经节瘤需要与膀胱内其它良恶性肿瘤相鉴别,如尿路上皮癌,平滑肌瘤等。(1)尿路上皮癌:膀胱尿路上皮癌发生率高,占膀胱原发肿瘤的90%,以中老年男性多见,肉眼及镜下血尿是其最常见的临床症状。功能性膀胱副神经节瘤结合典型的临床症状、实验室检查血、尿儿茶酚胺及其代谢物的明显升高、CT增强扫描肿瘤明显强化等特点,诊断应该不是很困难。(2)平滑肌瘤:表现为膀胱壁内类圆形软组织密度肿块影,可凸入膀胱腔内,边界清,密度均匀,膀胱壁无浸润,增强强化时可明显或不明显,肿瘤体积大时可见部分肿瘤中心出现坏死区。
膀胱黏膜下肿瘤套:平滑肌瘤、副神经节瘤、孤立性纤维瘤、神经鞘瘤、炎性肌纤维母细胞瘤。
类型:原创
病例ID:ZYLM000005026
校对:李文文
阅读:1131
文章已于2024-04-07修改






