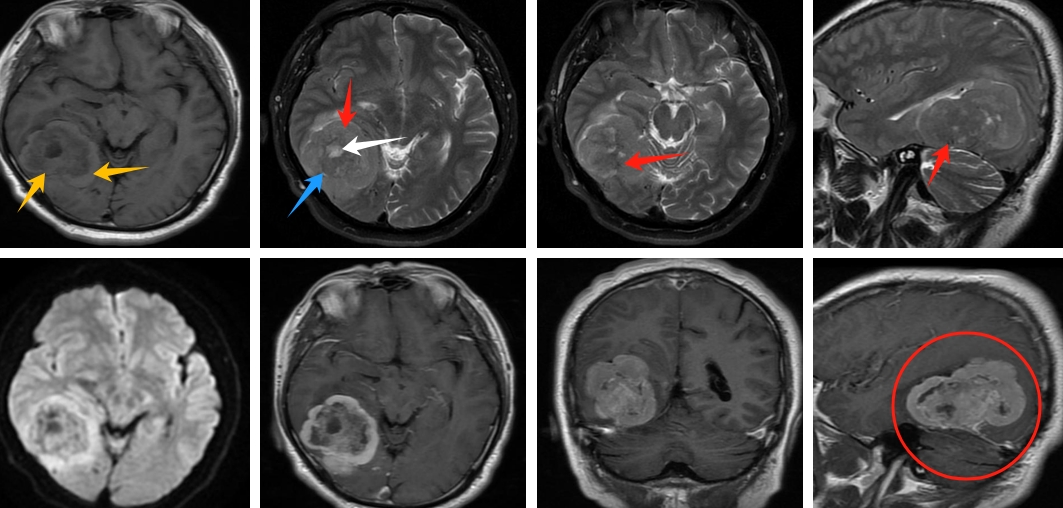
患者:男,19岁。
主诉: 头痛1天现病史。患者诉昨日下午无明显诱因出现头痛,位于整个头部,无头晕、视物旋转、恶心呕吐,无胸痛胸闷,症状持续性,昨晚19点、22:00及今日凌晨04:00自行口服氨麻敏片II 1片及酪酸梭菌活菌胶囊2粒,今晨仍有头痛,伴呕吐胃内容物1次,遂于当地卫生院就诊,测血压202/?mmhg,建议上级医院进一步诊治,为进一步诊治,来我院急诊科就诊,测血压190/140mmhg,行心电图检查提示交界性心律。完善头颅CT检查排除脑出血,复测血压240/150mmhg,予硝普钠静脉滴注降压治疗,急诊以“高血压危象”收入我科。起病以来,精神、饮食、睡眠差,大小便如常,体力下降、体重如常既往史:否认高血压、糖尿病、冠心病、高脂血症、肝病、肾病、消化道出血、卒中等病史,否认肝炎及结核病史,有外伤致肋骨骨裂病史。否认手术及输血史,否认药物及食物过敏史。
过敏史: 无
体格检查: 体温:36.6℃,脉搏:78次/分,呼吸:20次/分,规则。血压:174/102mmHg ,神志清楚。
病案讨论
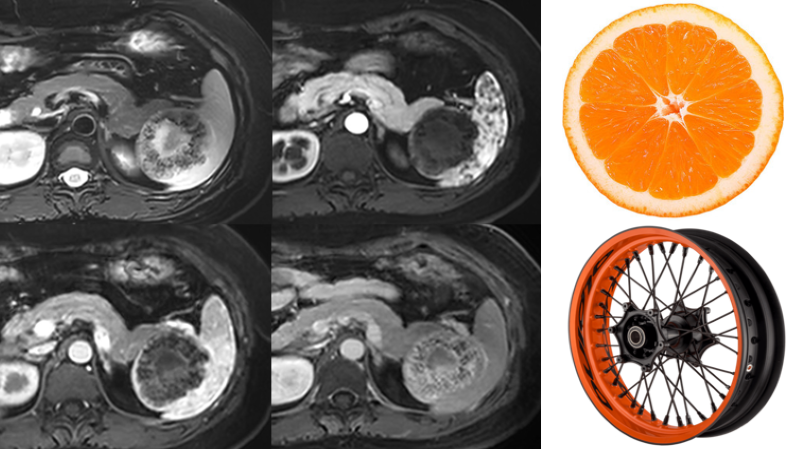
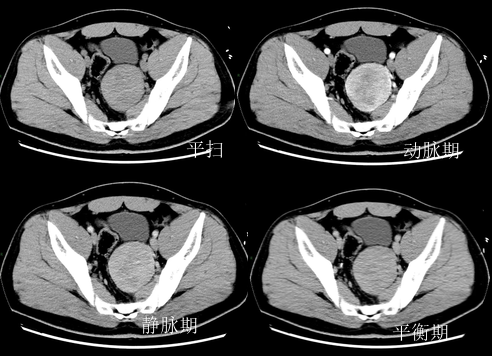
盆腔影像所见:膀胱充盈欠佳,壁未见增厚,腔内未见明显异常密度影。前列腺及双侧精囊腺形态、大小及密度未见明显异常,双侧膀胱精囊三角结构清晰。盆腔未见明显肿大淋巴结影。盆腔未见积液。盆腔可见团块状软组织密度影,大小约为8.1cmx6.9cm,增强扫描动脉期及静脉期明显强化,其内可见坏死区。

影像学诊断:盆腔富血供占位,考虑副神经节瘤可能,建议进一步检查。
术中所见: 左侧髂内静脉旁可见约8cm椭圆形肿物,质韧,有包膜,表面血管丰富,与周围肠管、膀胱、输尿管粘连致密,腹腔肠管与腹壁可见粘连;腹腔脏器表面未见明显结节。
手术经过:分离腹腔肠管与腹壁粘连后,暴露腹膜后肿物,沿着肿物包膜缓慢分离,沿着输尿管支架缓慢分离,并松解狭窄输尿管。因肿瘤表面血管丰富,与周围动静脉连接紧密,小心分离,结扎周围供血分支,完整切除肿物,创面止血后,,放置负压引流球,同时关闭腹膜前间隙。
病理诊断:腹膜后副神经节瘤
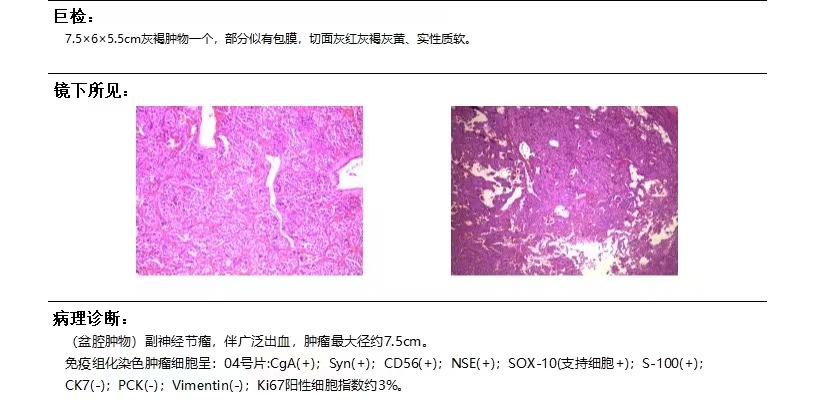
副神经节瘤是起源于神经嵴细胞的神经内分泌肿瘤。发生于肾上腺髓质的副神经节瘤即嗜铬细胞瘤,肾上腺外副神经节瘤可发生于腹膜后任何部位,最常见于肠系膜下动脉起始处与腹主动脉分叉之间(即Zuckerkandl体)。腹膜后肾上腺外副神经节瘤为富血供肿瘤,侵袭性较嗜铬细胞瘤更强,其临床病史、实验室生化检查与影像学表现有一定的特点。副神经节瘤好发于年轻人(20~40岁),可散发。多发性副神经节瘤见于20%的患者,与一些临床综合征相关,包括神经纤维瘤病1型、多发性神经内分泌肿瘤(MEN2)、von Hippel-Lindau(VHL)综合征和Carney综合征等。约40%的副神经节瘤由基因突变引起,包括RET 原癌基因、NF1、VHL和SDH等多种致病基因。副神经节瘤的诊断需依据临床病史、尿或血浆中儿茶酚胺或其代谢物含量、影像学表现及组织病理学检查。无功能性副神经节瘤临床上可无任何症状,而功能性肿瘤可出现儿茶酚胺过量释放的典型交感神经症状,如阵发性高血压、间歇性头痛、心悸、出汗等。实验室检查可检测出过量释放的儿茶酚胺或其代谢产物,如香草基苦杏仁酸。肾上腺外副神经节瘤可发生于颈部到骶部交感神经链的任何部位,好发部位为Zuckerkand1体、肾门水平腹主动脉旁交感神经链、胸椎旁、膀胱以及头颈部。
影像学特点
常见于腹主动脉旁、肾门附近、下腔静脉旁及膀胱等近中线区,以单发常见,具有遗传倾向者或复发病例可为多发。肿瘤一般有完整纤维包膜,表现为不均匀软组织密度灶,呈膨胀性生长,形态较规则,呈圆形或类圆形,边界清楚。副神经节瘤为富血供肿瘤,增强扫描动脉期病灶实质性成分强化显著,部分区域强化程度与血管接近,病灶周围或瘤内可见粗大强化的血管及分隔结构,但由于肿瘤体积较大,供血不均,瘤内易见出血坏死和囊变。MRI的信号特点反映了肿瘤组织学成分的差异,病灶实质成分多呈等 T1 稍长 T2信号,囊变、坏死区呈片状长T1长 T2 信号,出血为短T1 长 T2 信号,典型的液—液平面清晰可见。
鉴别诊断
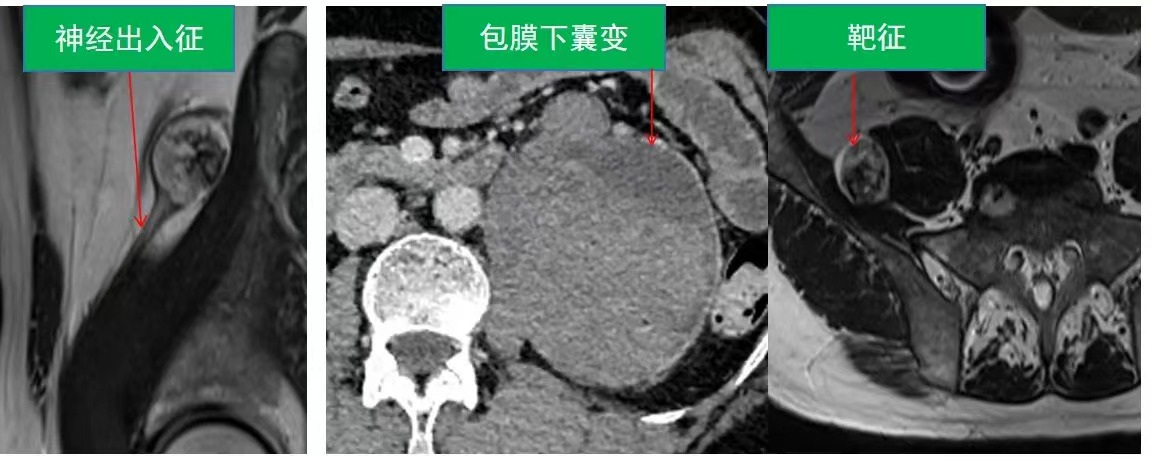
1.腹膜后神经鞘瘤:女性多见,20-50岁。好发于椎旁或骶前腹膜后间隙,生长缓慢,极少恶变。有包膜,体积小时呈密度均匀的圆形肿块,体积大时易出现囊变、坏死、可见钙化,肿瘤的密度、信号和强化程度取决于肿瘤内细胞致密区(Antoni A区)和细胞稀疏区(Antoni B区)。 当Antoni A区主要位于病变中心,而Antoni B区位于周边时,T2WI或DWI可表现为“靶征”。神经鞘瘤的MRI影像可有“形态呈梭形,包膜完整 、包膜下囊变 、靶征 、神经出入征 ”等多个征象。
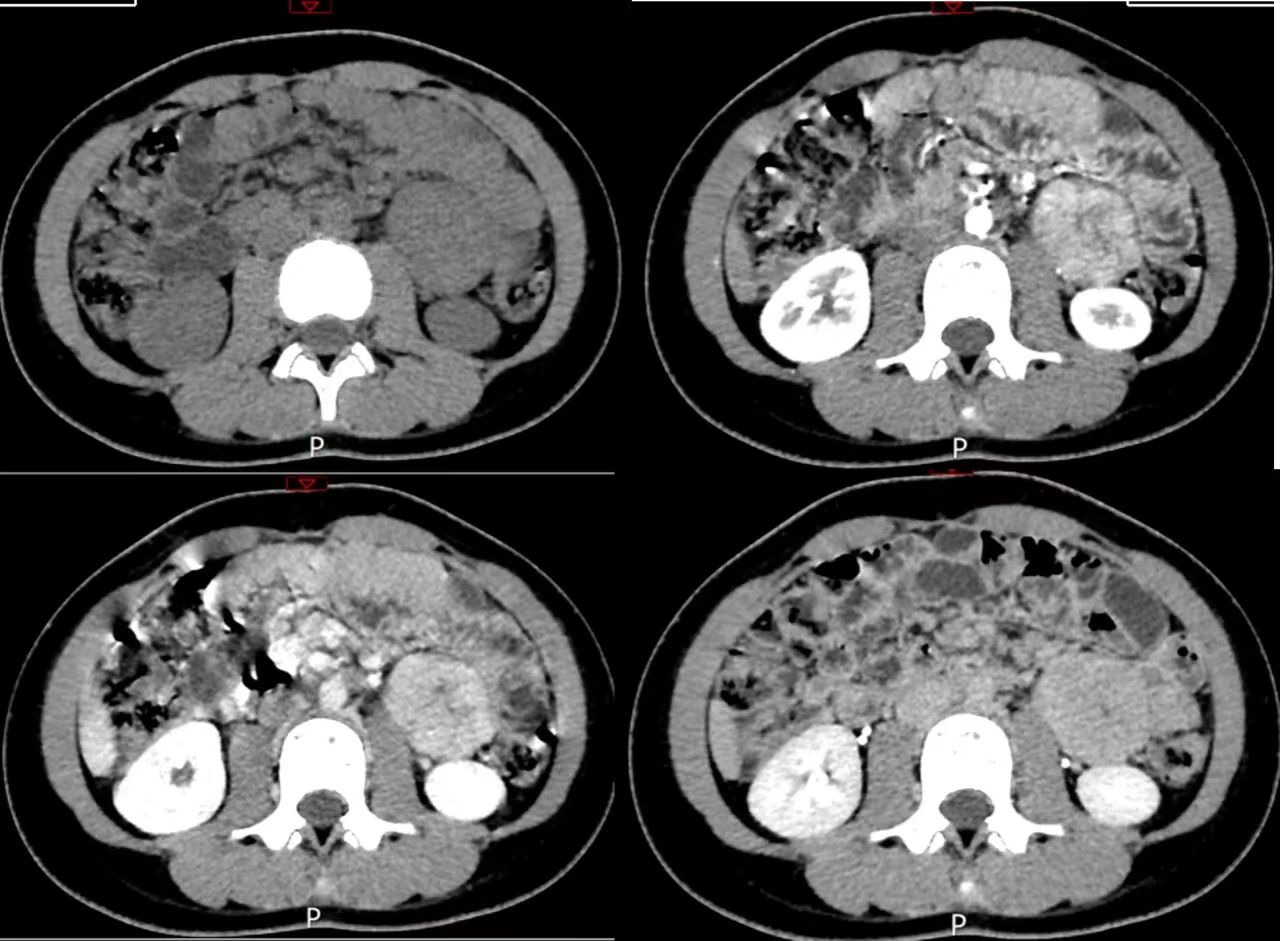
2.Castleman病(CD):即巨淋巴结增生症,病因不明,以淋巴细胞增殖为特征,约12%病例累及腹膜后。临床上可分为局灶型和多中心型,病理上分为透明血管型(80%-90%)、浆细胞型(10%-20%)、混合型(罕见)。局灶型Castleman病主要为透明血管型,好发于30~50岁患者手术切除预后良好。多中心型多见于浆细胞型,侵犯性较强,多伴有浅表淋巴结肿大,贫血,消瘦,肝脾肿大,预后差,需要全身心治疗。CT: 腹膜后较均匀软组织密度肿块,边界清楚,增强后明显较均匀强化,且静脉期进一步强化,延迟期强化程度减退不明显;部分病灶周边可见点、弯条状小血管强化,此征象为Castleman病最为特征的影像学表现。部分病灶内可见裂隙样低密度灶,且低密度灶具有延迟强化的特点,部分瘤灶内可见簇状或分支状钙化,多见于透明血管型。
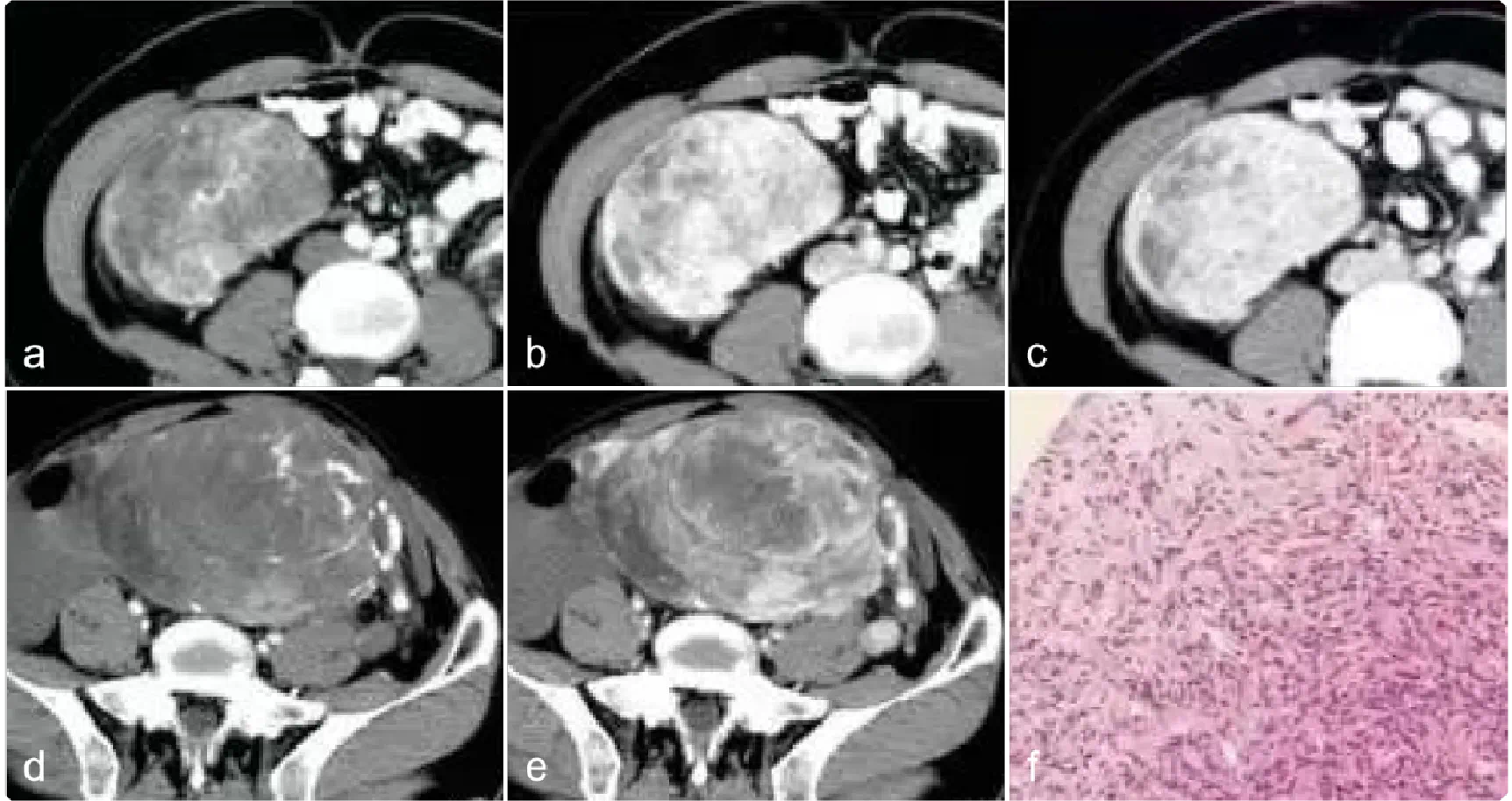
3.孤立性纤维瘤SFT,40-70岁中老年多见见,可分布于全身各部位结缔组织中,最常见部位脏层胸膜,发生于腹膜后较为少见。通常无症状,少数可伴“副肿瘤综合征”。肿瘤由弥漫分布的细胞稀疏区及细胞丰富区构成,被纤维性间质分隔。肿瘤血管丰富。SFT的强化方式多样,可表现为轻度、中度或显著性的均匀或不均匀强化,与肿瘤血管、瘤内细胞密集度、致密胶原的分布及囊变坏死的发生密切相关。
动脉期可见蔓状、紊乱、增粗增多的肿瘤血管影。细胞密集区强化明显,细胞稀疏区与胶原纤维束玻璃样变区域强化相对较弱,多发区域混杂存在,形成典型的地图样强化方式。动态增强多呈持续强化或渐进性强化,可能与瘤细胞间大量玻璃样变的胶原纤维及细胞排列疏松,细胞外间隙扩大,对比剂在其间聚集、廓清缓慢有关。
4.平滑肌肉瘤
平滑肌肉瘤主要起源于腹膜后血管壁的平滑肌组织,胚胎残余平滑肌及腹膜后潜在间隙平滑肌等。平滑肌肉瘤多见于40-70岁中老年人,2/3发生于女性,肿瘤生长迅速,70%首要症状为腹胀。腹膜后平滑肌肉瘤多位于左上腹膜后、盆底。瘤体多较大,形态不规整呈分叶状改变。常与主动脉及下腔静脉分界不清,容易侵犯腹膜后大血管,此征像较有特征。肿瘤单发多见,多发少见,体积一般较大,有包膜(不同参考资料表述有异),形态一般呈椭圆形或分叶状,密度不均匀,实性部分呈明显低密度,囊变、坏死、出血多见,如肿瘤内有出血,低密度区内可出现高密度影,但肿瘤钙化少见。肿瘤血供多丰富,增强扫描呈轻度渐进性强化或中度至明显强化。肿块常与下腔静脉或其它大静脉分界不清。一般没有淋巴结转移,血行肝转移最多见。
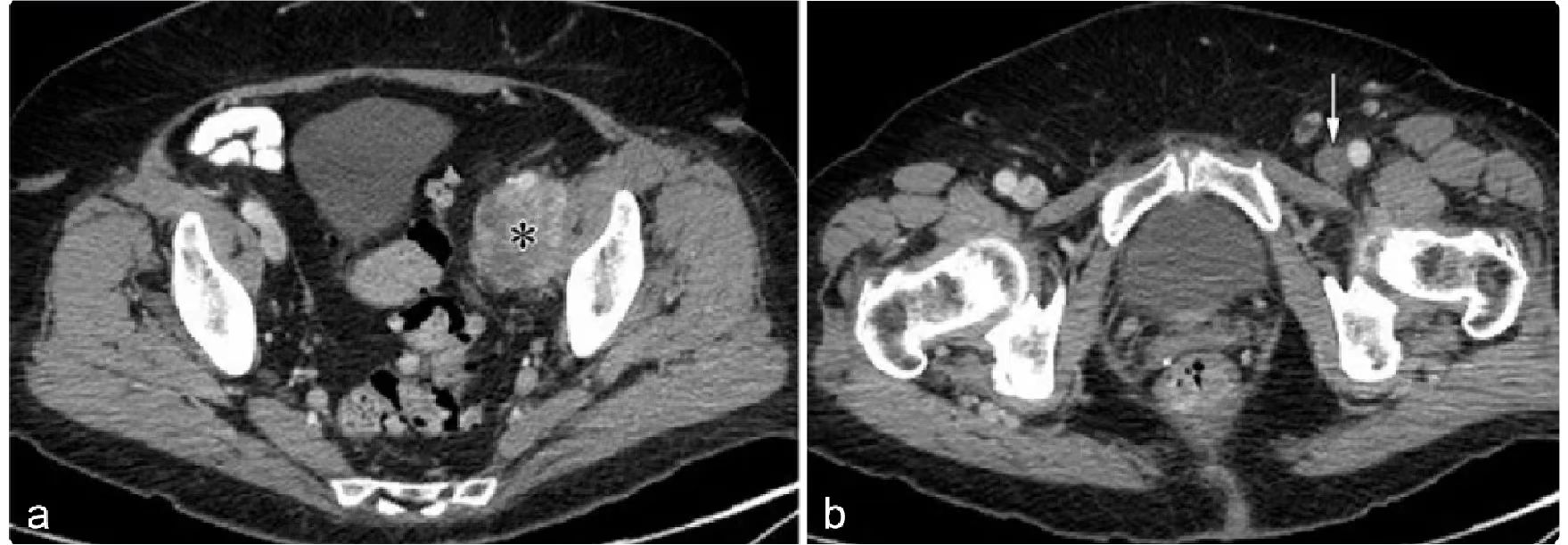
图示腹膜后(血管内)平滑肌肉瘤 76岁女性,左腿疼痛肿胀。CT示左侧盆壁髂外静脉走行区软组织肿块,不均质强化,左侧股静脉内可见血栓形成。
小结
多数腹膜后副神经节瘤患者临床表现典型,以高血压和儿茶酚胺引起的代谢紊乱为主要临床表现,无功能性的无典型临床表现,易漏诊。各个年龄段均可发病,高峰年龄为40-50岁,主要发生于人体中线区域,沿着腹主动脉旁的交感神经链分布影像学表现腹膜后富血供肿瘤,多为单发囊实性不均质肿块,常呈膨胀性生长,增强扫描呈明显不均匀强化,瘤内及瘤周可见粗大的血管,结合临床病史“高血压”、实验室检查血、尿儿茶酚胺和24h尿中尿香草扁桃酸VMA升高、以及典型三联征“心悸、大汗、头痛”,应首先考虑腹膜后副神经节瘤。
类型:整理
病例ID:ZYLM000006420
校对:李文文
阅读:2377
文章已于2024-09-10修改